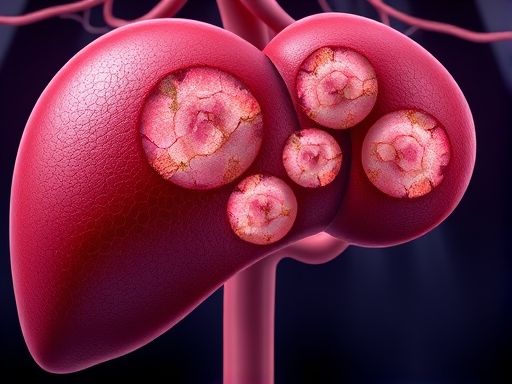
肝癌
1.病因机制:肝炎多由乙型、丙型、嗜肝病毒或酒精、药物、自身免疫触发,持续坏死炎症是起点;肝硬化系长期炎症修复失衡,肝星状细胞激活致胶原沉积,假小叶形成,结构不可逆重塑;肝癌则在慢性炎症与硬化微环境中基因突变累积,HBV DNA整合、HCV核心蛋白、黄曲霉素等驱动肝细胞恶变。
2.病理特征:肝炎可见点灶坏死、界面炎,汇管区淋巴细胞浸润,肝板结构尚完整;肝硬化呈弥漫性纤维间隔包绕再生结节,血管床扭曲,门脉高压形成;肝癌表现为异型肝细胞呈梁索或团巢排列,血窦丰富,可侵犯包膜与门脉分支,伴坏死出血。
肝炎
4.影像与实验室检查:肝炎超声回声略粗,ALT/AST升高数倍,胆红素轻中度上升;肝硬化超声示表面结节状、脾大、门静脉增宽,血小板减少,白蛋白下降,INR延长;肝癌增强CT或MRI呈“快进快出”强化,AFP≥400 ng/mL,DSA可见肿瘤染色,必要时行穿刺活检确诊。
5.治疗方式:肝炎以病因抑制为核心,核苷类似物、干扰素、直接抗病毒药物可逆转炎症;肝硬化需综合管理,限钠利尿、内镜套扎、TIPS降低门脉压力,终末期行肝移植;肝癌强调多学科序贯,早期切除或射频,中期TACE联合靶向免疫,晚期系统治疗联合支持,移植仅符合米兰标准者。
日常需绝对忌酒,保持低盐优质蛋白饮食,定期复查超声、AFP及肝功能,避免肝毒性药物,出现腹胀、消瘦或意识改变应立即就诊,严格遵循专科医师制定的随访与干预计划。
Copyright © 2025 IZhiDa.com All Rights Reserved.
知答 版权所有 粤ICP备2023042255号